Información
Procedimientos Avanzados
Adrénalectomie
Les petites tumeurs des glandes surrénales peuvent être complètement retirées par laparoscopie. Cette procédure consiste à retirer la glande de manière très efficace et avec une douleur minimale. Le patient récupère rapidement et est sorti un jour après la chirurgie. Contrairement à la douleur causée par la chirurgie ouverte, cette méthode l’élimine presque complètement et améliore considérablement les séquelles esthétiques produites par une lumbotomie ou une laparotomie (chirurgies ouvertes). Elle ne nécessite que 4 petites incisions. Regarder la vidéo : Adrénalectomie laparoscopique droite pour kyste surrénalien et rénal.
Bypass Laparoscopique
Cela fait référence à la connexion du petit nouvel estomac résultant de la chirurgie de l’obésité avec l’intestin grêle. Cela se fait avec une technique manuelle utilisant des nœuds extracorporels (hors du corps) et est très sûr compte tenu des caractéristiques et du soutien de ce type de nœud. À la fin de la procédure, le patient mange très peu de nourriture, et de ce qu’il mange, peu est absorbé, de sorte qu’il perd du poids rapidement et en toute sécurité, aidant ainsi à éliminer des maladies telles que le diabète et l’hypertension dans de nombreux cas. Cela nécessite un contrôle strict après la chirurgie par un chirurgien bariatrique. Regarder la vidéo : Connexion du nouvel estomac avec l’intestin (bypass).
Appendicectomie pour Appendice Compliqué
Certains cas d’appendicite peuvent être très difficiles même avec une chirurgie ouverte. La laparoscopie minimise la possibilité de complications dérivées d’une procédure ouverte dans les cas avancés et compliqués d’appendicite aiguë. Cela est dû à la visualisation presque parfaite des structures anatomiques impliquées dans le processus inflammatoire, réduisant considérablement la possibilité d’une mauvaise évolution grâce à la détection précoce et à la réparation des dommages (difficile à réaliser avec une chirurgie ouverte en raison de la limitation de certaines incisions). Elle élimine pratiquement la possibilité d’infection de la plaie en raison de la nature contrôlée de la procédure et parce que la pièce contaminée est retirée par un tube qui empêche le contact de ces tissus de déchets avec la plaie chirurgicale, évitant ainsi une épreuve douloureuse pour le patient en raison d’une plaie infectée ou déhiscente (ouverte en raison de la mauvaise qualité des tissus). Enfin, elle minimise la possibilité d’abcès ou de collections de pus, car elle permet un nettoyage et une irrigation plus complets de la cavité abdominale que la chirurgie traditionnelle. Elle peut être réalisée même dans les cas les plus difficiles d’appendicite.
Drainage de Pseudokyste Pancréatique
Certains patients qui souffrent ou ont souffert d’inflammation du pancréas due à des calculs (lithiase) ou à une augmentation des graisses sanguines (pancréatite) peuvent développer ce que l’on appelle un pseudokyste pancréatique (faux kyste pancréatique) car il ne contient pas de véritable paroi. Ces faux kystes peuvent tellement grossir qu’ils provoquent des douleurs abdominales et, à un stade avancé, des nausées, une intolérance alimentaire et des vomissements, avec une malnutrition secondaire et la mort. Ce problème peut être résolu par laparoscopie. Une connexion est faite entre le faux kyste et l’intestin, provoquant le drainage de son contenu dans l’intestin et, avec le temps, sa disparition avec une excellente qualité de vie. Regarder la vidéo : Cystojejunostomie.
Drainage de Pseudokyste Pancréatique Rompu
Dans certains cas, les faux kystes pancréatiques se rompent et provoquent une condition abdominale douloureuse et une péritonite chimique. Il est possible de réaliser en toute sécurité l’inspection, l’identification, le drainage et le décollement du faux kyste par laparoscopie. Cela empêche les dommages de se perpétuer et éradiquer le foyer inflammatoire intestinal. Dans de nombreux cas, le patient n’a plus besoin d’une deuxième chirurgie pour le contrôle. L’accès minimalement invasif contribue à une récupération rapide et n’augmente pas les dommages inflammatoires abdominaux, conduisant à la réintégration rapide du patient. Regarder la vidéo : Drainage et décollement de la collection secondaire à un pseudokyste pancréatique rompu.
Splénectomie
Dans certaines maladies hématologiques ou sanguines où les globules rouges (anémies) ou les plaquettes sont drastiquement réduits, il est nécessaire de retirer la rate, un organe solide situé sur le côté gauche sous les dernières côtes. Cet organe agit comme un filtre qui réduit le nombre de ces lignées cellulaires. Retirer ce « filtre » ou rate par laparoscopie (Splénectomie Laparoscopique) augmente considérablement le nombre de plaquettes et de globules rouges, contribuant à l’amélioration de l’état clinique du patient et réduisant ou éliminant le nombre de transfusions et de saignements que ces personnes présentent. La méthode laparoscopique est très sûre, esthétique, indolore et aide à réduire les complications si fréquentes dans la chirurgie ouverte (Splénectomie Ouverte). Regarder la vidéo : Splénectomie ou ablation de la rate.
Retrait de Bande Gastrique
Lorsque la bande gastrique ajustable, utilisée chez les patients obèses pour la réduction de poids, n’aide plus à perdre du poids et commence à causer des problèmes dans le tube digestif supérieur (saignement, fermeture de l’estomac, reflux, érosions, œsophage de Barrett ou précancer, perforation ou pénétration gastrique), il est nécessaire de la retirer. Le retrait est de préférence effectué par laparoscopie. Cela peut être aussi facile ou aussi difficile qu’elle soit adhérée ou collée à l’intérieur de l’abdomen à l’estomac et aux viscères adjacentes. La méthode idéale pour son retrait est la laparoscopie. Cette méthode offre le meilleur résultat fonctionnel et esthétique pour le patient. Regarder la vidéo : Retrait de bande gastrique.
Gastrectomie en Manchon Laparoscopique
La gastrectomie en manchon laparoscopique est l’une des méthodes les plus modernes et fonctionnelles pour la réduction de poids dans l’obésité morbide. Initialement proposée comme méthode temporaire ou première procédure pour aider à la perte de poids, il a maintenant été constaté que les résultats de perte de poids excédentaire sont aussi élevés que 70% de l’EPC. C’est une méthode restrictive, bien qu’elle ait également un certain composant hormonal en réduisant une substance dans le sang produite dans le fundus gastrique qui provoque l’appétit chez l’homme (Ghréline). Elle est idéalement réalisée par laparoscopie en raison de la commodité d’atteindre la partie la plus profonde du hiatus. C’est une méthode très sûre entre des mains expertes. Elle nécessite quatre petits trous pour son exécution. Le patient est sorti de l’hôpital deux jours plus tard avec un régime liquide. Regarder la vidéo : Gastrectomie en manchon pour obésité morbide.
Gastrojejunostomie
Dans les cas où le patient ingère accidentellement ou volontairement des substances toxiques acides ou alcalines et/ou chez les patients atteints de tumeurs bénignes qui ferment la partie terminale de l’estomac et empêchent cette fermeture de permettre le passage des aliments dans l’intestin, un bypass gastro-intestinal est nécessaire pour permettre aux sucs gastriques et aux aliments piégés dans l’estomac de passer. Cette procédure est appelée gastrojejunostomie. Elle peut être réalisée avec succès par laparoscopie. La récupération du patient est impressionnante et il peut manger à nouveau quelques jours après la chirurgie. Chez ces patients, la nutrition est très importante pour obtenir une cicatrisation intestinale adéquate ; sinon, le risque de fistules ou de fuites et de complications est très élevé. La procédure peut être réalisée avec un système d’agrafage (gastrojejunostomie mécanique) ou avec des sutures extracorporelles (gastrojejunostomie manuelle). Les deux sont des méthodes très efficaces. Le patient reprend une vie normale en quelques semaines. Regarder la vidéo : Gastrojejunostomie mécanique. Regarder la vidéo : Gastrojejunostomie manuelle.
Hémicolectomie Droite pour Tumeur (Résection du Côlon Droit Laparoscopique)
Certaines conditions telles que l’appendicite compliquée qui causent des dommages ou une rupture du gros intestin (d’une partie du côlon appelée « Cæcum »), les tumeurs dans cette même localisation et/ou les diverticules du côlon peuvent être réséquées (retirées) par laparoscopie. Cette méthode offre une excellente récupération malgré une chirurgie majeure. La laparoscopie évite les complications plus fréquentes dans la chirurgie ouverte et permet une grande esthétique abdominale avec une réintégration rapide du patient dans la vie sociale.
Hernioplastie Inguinale
Les hernies de la paroi abdominale sont résolues de manière sûre et efficace par laparoscopie. C’est une méthode controversée en raison de la difficulté technique qu’elle présente, devenant un défi même entre des mains expertes, principalement dans
Chirurgie de l'oesophage
Oesophagectomie
La chirurgie de l’œsophage, connue sous le nom d’oesophagectomie, est une procédure chirurgicale principalement utilisée pour traiter le cancer de l’œsophage et d’autres affections graves de l’œsophage, telles que l’œsophage de Barrett et l’achalasie à un stade avancé.
En quoi consiste l’oesophagectomie ?
- Ablation de l’œsophage : Une partie ou la totalité de l’œsophage peut être retirée. Dans certains cas, une partie de l’estomac et les ganglions lymphatiques voisins sont également retirés.
- Reconstruction : L’œsophage est reconstruit en utilisant une partie de l’estomac ou, dans certains cas, une section de l’intestin.
Techniques d’oesophagectomie
- Oesophagectomie ouverte : Réalisée par de grandes incisions dans le cou, le thorax ou l’abdomen.
- Oesophagectomie mini-invasive : Utilise des techniques laparoscopiques ou assistées par robot, ce qui peut entraîner moins de douleur et une récupération plus rapide.
Risques et complications
- Complications respiratoires : Comme la pneumonie.
- Infection et saignement.
- Problèmes digestifs : Comme le reflux, les nausées et la difficulté à avaler.
Préparation et récupération
- Avant la chirurgie : Il peut être nécessaire d’arrêter de fumer et d’ajuster la médication. Des traitements préalables comme la chimiothérapie ou la radiothérapie peuvent également être recommandés.
- Après la chirurgie : La récupération peut inclure un séjour prolongé à l’hôpital et un suivi médical pour gérer toute complication.
Cardiomyotomie Laparoscopique
La cardiomyotomie laparoscopique est une procédure chirurgicale principalement utilisée pour traiter l’achalasie, une affection dans laquelle le sphincter œsophagien inférieur (SOI) ne se relâche pas correctement, rendant difficile le passage des aliments de l’œsophage à l’estomac.
En quoi consiste la procédure ?
- Accès laparoscopique : De petites incisions sont pratiquées dans l’abdomen à travers lesquelles une caméra et des outils chirurgicaux spécialisés sont insérés.
- Myotomie : Le muscle du SOI est coupé pour réduire la pression et permettre aux aliments de passer plus facilement dans l’estomac.
- Fundoplicature : Dans certains cas, une fundoplicature (enroulement de l’estomac autour de l’œsophage) est réalisée pour prévenir le reflux gastro-œsophagien.
Avantages
- Moins d’invasivité : Comparée à la chirurgie ouverte, la laparoscopie offre moins de douleur postopératoire et une récupération plus rapide.
- Haute efficacité : Améliore significativement les symptômes de l’achalasie, comme la dysphagie (difficulté à avaler).
Risques et complications
- Infection et saignement.
- Perforation œsophagienne.
- Reflux gastro-œsophagien.
Bipartition du transit intestinal
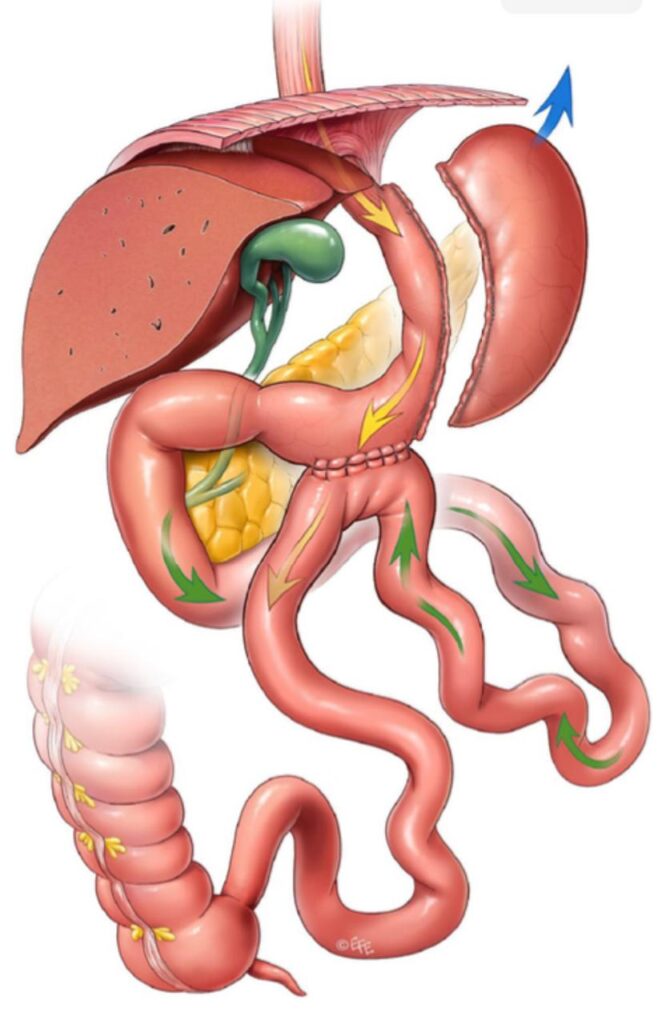
La BTI est une technique de chirurgie bariatrique-métabolique qui implique la création de deux voies pour que les aliments évitent une portion de l’intestin grêle. La bipartition du transit intestinal est une technique chirurgicale qui a révolutionné l’approche de l’obésité et du diabète de type 2. Elle consiste en une reconfiguration de l’intestin grêle, le divisant en deux segments. Cette modification anatomique induit des changements physiologiques qui favorisent la perte de poids et le contrôle de la glycémie.
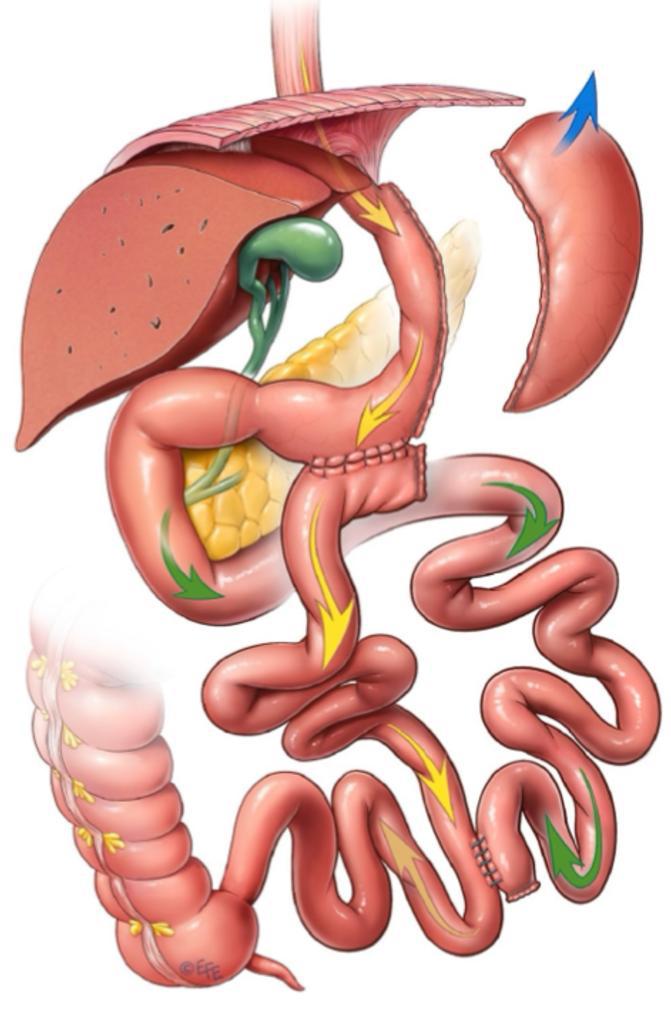
Bases physiologiques :
La BTI est une technique de chirurgie bariatrique-métabolique qui implique la création de deux voies pour que les aliments évitent une portion de l’intestin grêle. La bipartition du transit intestinal est une technique chirurgicale qui a révolutionné l’approche de l’obésité et du diabète de type 2. Elle consiste en une reconfiguration de l’intestin grêle, le divisant en deux segments. Cette modification anatomique induit des changements physiologiques qui favorisent la perte de poids et le contrôle de la glycémie.
Mécanismes de la BTI
- Augmentation de la sécrétion d’incrétines : Les incrétines sont des hormones intestinales qui stimulent la libération d’insuline et réduisent la production de glucagon, améliorant ainsi le contrôle glycémique. Les médicaments actuels pour le diabète et la perte de poids ont été développés à partir de ce type de chirurgies iléales en raison de leur configuration anatomique vers l’iléon terminal.
- Augmentation de l’exposition de l’épithélium intestinal aux acides biliaires : Cette modification altère l’absorption des graisses et favorise la sensation de satiété
- Modification du microbiote intestinal : La nouvelle configuration intestinale influence la composition des bactéries intestinales, ce qui peut contribuer à la perte de poids et à l’amélioration du métabolisme
Avantages par rapport aux autres procédures :
- Simplicité accrue : C’est une technique moins complexe que d’autres chirurgies bariatriques, ce qui se traduit par un temps chirurgical réduit et un moindre risque de complications.
- Meilleurs résultats métaboliques : Des études ont démontré que la bipartition du transit intestinal est hautement efficace pour la rémission du diabète de type 2 et la perte de poids soutenue.
- Moindre risque de malabsorption : Contrairement à d’autres techniques qui peuvent causer des carences nutritionnelles sévères, la bipartition du transit intestinal préserve généralement l’absorption des nutriments essentiels.
La bipartition intestinale est une option chirurgicale prometteuse pour le traitement de l’obésité et du diabète de type 2. Son mécanisme d’action repose sur des modifications physiologiques favorisant la perte de poids et le contrôle glycémique. La simplicité de la technique, ainsi que ses excellents résultats, la positionnent comme une alternative intéressante aux autres procédures bariatriques. Planifiez votre rendez-vous pour en savoir plus.
Projets de voyage
Apprenez à planifier et à programmer votre intervention chirurgicale
Nous proposons d’excellents plans d’hébergement et de voyage afin que vous n’ayez à vous soucier de rien en ce qui concerne vos chirurgies ou vos traitements.

